Hud og type 2-diabetes
Type 2-diabetes øger risikoen for en række almindelige hudproblemer, men kan også medføre specifikke og diabetesrelaterede hudsygdomme.
Kort fortalt
- Personer med diabetes er mere tilbøjelige til at opleve hudinfektioner på grund af svækket immunforsvar.
- Svampeinfektioner trives ved højt blodsukker og ses ofte i fugtige hudfolder.
- Diabetes kan give kløe på grund af tør hud eller dårligt kredsløb.
- Insulinbehandling kan medføre insulininfiltrater, som er bløde knuder i underhuden på injektionsstederne.
Diabetes påvirker hele kroppen – også huden. Hudproblemer kan i nogle tilfælde være det første tegn på, at en person har diabetes.
Heldigvis kan de fleste hudproblemer forebygges eller let behandles, hvis de opdages tidligt.
Mange af de hudproblemer, som personer med diabetes oplever, er problemer, som alle kan få. Men hvis man har diabetes, opstår de lidt lettere. Det kan eksempelvis være bakterielle infektioner, svampeinfektioner eller hudkløe.
Det skyldes en kombination af, at forhøjet blodsukker hæmmer immunforsvaret, og at følgesygdomme til diabetes øger sårbarheden overfor infektioner.
Injektion med insulin kan i sjældne tilfælde give hudreaktioner i form af udslæt (rødme og kløe). Hvis det sker, er det en god idé at kontakte sin diabetesbehandler, da det måske kan skyldes forkert injektionsteknik.
Bakterielle infektioner
Personer med diabetes har flere infektioner med bakterier end andre. Ved længerevarende perioder med højt eller svingende blodsukker opstår der oftere infektioner. Det er derfor ekstra vigtigt at have god hudhygiejne, hvis man har diabetes.
Typiske bakterielle infektioner i huden er:
- Bygkorn (hordeolum), som er betændelse uden bakterier i en hår- eller talgkirtel i øjenlåget. For at undgå infektion med bakterier skal det behandles med antibiotika.
- Bylder (abscesser), som er infektioner, hvor betændelsen har samlet sig. Det giver symptomer som rødme, varme, smerte, hævelse og dannelse af pus. De kan opstå alle steder i kroppen.
- Brandbylder (furunkler), som er dybere infektioner i hud og underhud, hvor flere mindre bylder har samlet sig.
- Infektioner i negleroden (paronychion), som kan skyldes både bakterier og svampe.
Infektioner i huden gør ofte området varmt, hævet, rødt og ømt.
Mange forskellige typer bakterier kan forårsage infektionerne. Den mest almindelige bakterie er stafylokokbakterien. Infektioner med stafylokokker kan behandles med antibiotika.
Hvis man mistænker at have en infektion med bakterier, er det vigtigt at tage kontakt til sin behandler hurtigt. En infektion med bakterier hos en person med diabetes kan hurtigt sprede sig og udvikle sig til en mere alvorlig infektion.
Får man et bygkorn, eller har man en infektion i en neglerod, hvor betændelsen breder sig eller ikke forsvinder, skal man også kontakte sin behandler.
Svampeinfektioner
Svampeinfektioner opstår ofte, hvor huden er varm og i fugtige hudfolder og slimhinder. Det er mest udbredt imellem fingre og tæer, omkring neglene, under brysterne, i mundvigene, i armhuler, i lysken på overvægtige personer, under forhuden på mænd og i skeden hos kvinder.
Svampeinfektioner hos personer med nyopstået og/eller dårligt reguleret diabetes skyldes ofte svampen Candida albicans. Det er en gærsvamp, der giver kløende udslæt med fugtige, røde områder omgivet af små blister (knopper) og vabler eller hvide belægninger.
Typiske svampeinfektioner er:
- Svampeinfektioner i huden imellem fingre og tæer, under brysterne, i armhuler, i lysken eller mundvigene.
- Svampeinfektioner omkring kønsorganerne (skedesvamp hos kvinder og svamp omkring penis hos mænd). Symptomer er især kløe og svie omkring kønsorganerne.
- Fodsvamp, som skyldes særlige hudsvampe kaldet dermatofytter. Infektionen starter oftest mellem tæerne med rødme, kløe, skældannelse og små revner.
- Neglesvamp, som oftest skyldes ubehandlet fodsvamp, giver symptomer med fortykkelse af en eller flere negle og farveforandringer oftest på tånegle.
- Ringorm, som også skyldes dermatofytter og viser sig ved en ringformet kløende plet, og som oftest skyldes smitte fra dyr.
Hvis man mistænker at have en svampeinfektion, skal man kontakte sin behandler, så man kan få den rette behandling.
Det er desuden vigtigt, at få sit blodsukker reguleret ned, hvis det har en tendens til at være for højt. Svampe trives nemlig rigtig godt ved højt blodsukker.
Kløe
Diabetes kan medføre kløe i huden. Kløen kan opstå som følge af svampeinfektion, tør hud eller dårligt kredsløb. Kløe på underbenene skyldes ofte dårligt kredsløb.
Hvis man oplever kløe, kan man som regel selv gøre meget for at behandle og lindre det. Det kan man blandt andet gøre ved at begrænse, hvor ofte man bader, specielt når luftfugtigheden er lav.
Brug af mild sæbe, og at smøre sig ind i fugtighedscreme, efter man har været i bad, kan også afhjælpe kløe i huden.
Kløe og svien omkring kønsorganerne kan blandt andet skyldes en svampeinfektion, som bør behandles.
Læs mere i Patienthåndbogen om symptomer og behandling af svamp i skeden
Andre diabetesrelaterede hudsygdomme
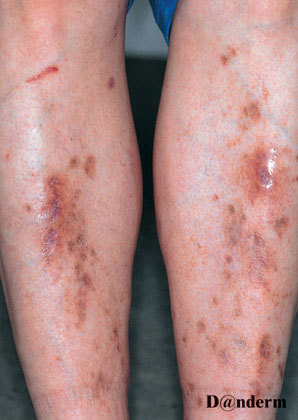
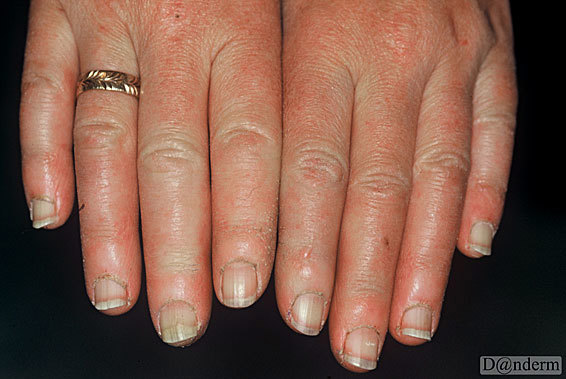
Diabetisk dermopati ses ofte som uregelmæssige, runde eller ovale lysebrune 0,5–1 cm store, skællende områder på skinneben og lår. Nogle forveksler dem fejlagtigt med alderspletter (også kaldet leverpletter). Friske læsioner kan være små og mørkerøde.
Sygdommen ses oftest på forsiden af begge ben. Der er ikke nødvendigvis lige mange farvede områder på hvert ben. Områderne er ikke ømme, de klør ikke, og der er ingen sår.
De optræder hyppigere hos mænd end hos kvinder. Desuden er de hyppigere hos personer med type 2-diabetes end type 1-diabetes.
Dermopati er harmløst og kræver ikke behandling. Ofte forsvinder det helt af sig selv. Man kender ikke den specifikke årsag til, at sygdommen opstår.
Necrobiosis lipoidica er en sjælden sygdom. Den forekommer hos cirka fem procent af personer med type 1-diabetes og oftest hos unge, voksne kvinder.
Sygdommen viser sig som rødlige, spejlende, uregelmæssigt afgrænsede, ofte store pletter på skinnebenene. De kan dog i sjældne tilfælde optræde andre steder på kroppen f.eks. på hænder, overarme og i ansigtet.
Necrobiosis lipoidica er langsomt voksende. Det starter ofte som et rødt og hævet område på huden. Efter et stykke tid ligner det et skinnende ar med rød-brunlige kanter. Nogle gange bliver blodkarrene under huden meget synlige, og arret afbleges.
Tilstanden er ikke smertefuld. Ofte er følsomheden dog påvirket, og man kan derfor ikke altid mærke nåleprik og let berøring. Pletterne er meget sarte, og der opstår ofte sår eller revner ved selv mindre påvirkninger. Nogle gange revner huden, hvor pletterne er.
Det er vigtigt at undgå traumer og at kradse i pletterne. Det kan nemlig give infektion. Desuden vil sår i området være længe om at hele op igen.
Så længe der ikke går hul på huden, er det ikke nødvendigt med behandling. Hvis der går hul, skal det behandles.
Vandfaste dækfarver som foundation eller teatersminke kan afhjælpe de kosmetiske gener.
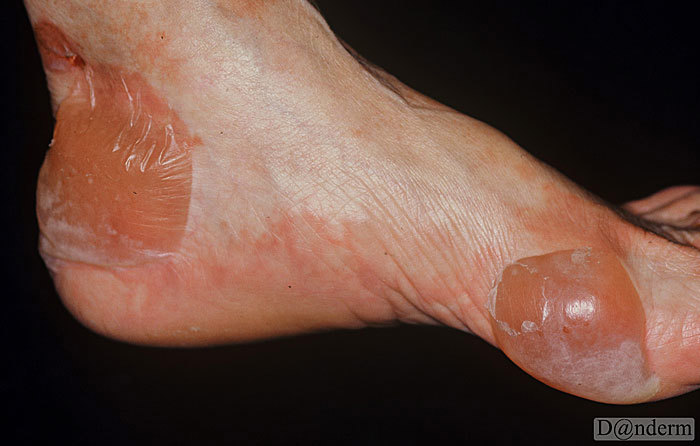
Diabetiske bullae (bullosis diabeticorum) er en sjælden tilstand, og viser sig ved udvikling af blærer på huden især på fodryggen.
Tilstanden er hyppigst hos voksne med type 1-diabetes eller type 2-diabetes af lang varighed og oftere hos mænd.
Årsagen er ukendt, men tilstanden ses ofte hos patienter med diabetisk nervesygdom (neuropati) eller diabetisk nyresygdom (nefropati).
Diabetiske blærer opstår spontant på håndryg og fingre, tæer og fødder og nogle gange også på ben og underarme. Diabetiske blærer ligner brændemærker. De indeholder en klar væske, og der er ikke tegn på infektion (det vil sige ingen smerter, varme eller rødme). Nogle gange er blærerne store. De springer ofte og heler af sig selv i løbet af to til fire uger og som regel uden at efterlade ar.
Den eneste behandling er at få stabiliseret blodsukkeret, så det ligger uden for store udsving. Desuden er det vigtigt at forebygge infektion, når blærerne er gået i stykker.
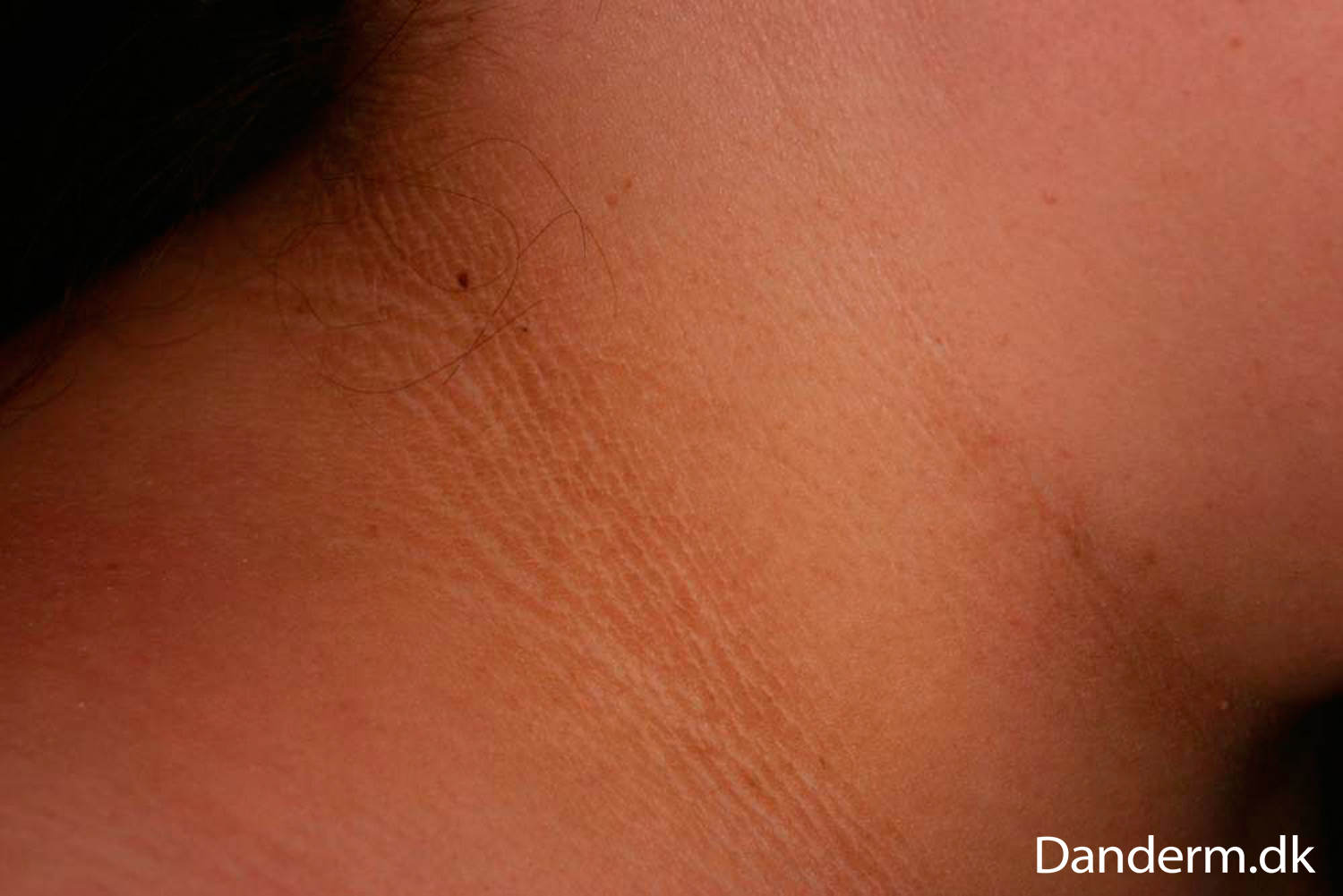
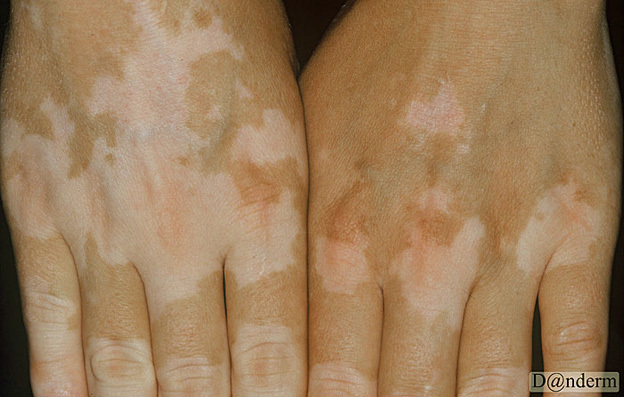
Acanthosis nigricans er en sjælden tilstand, hvor der opstår brune, overpigmenterede og hævede områder omkring hudfolder. Det kan ligne solbrændthed på siden af halsen, i armhulerne og i lysken. Nogle gange ses de også på hænder, albuer, knæ, omkring navlen eller brystvorterne.
Tilstanden er hyppigst hos personer med type 2-diabetes og oftest hos dem med svær overvægt og insulinresistens. Den bedste kur er vægttab.
Nogle vælger at bruge farvet creme som foundation eller teatersminke for at dække de misfarvede områder på huden.
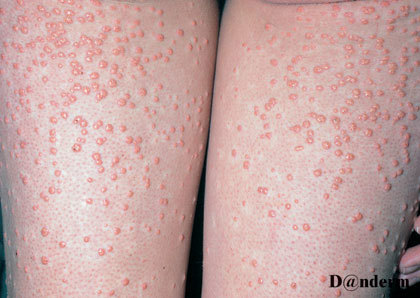
Eruptive xantomer er en hudlidelse, der kan opstå ved svingende og højt blodsukker og/eller ved for højt indhold af visse fedtstoffer i blodet.
Det opstår som udbrud over dage til uger af grupper med faste, gule, ærteagtige forhøjninger i huden, der nogle gange klør. De kan være ømme, og omkring hver bule er der en rød ring.
Udbrud af eruptive xantomer opstår ofte på håndryggen, fødder, arme, ben og baller. Eruptive xantomer forsvinder igen, når blodsukkeret og fedtindholdet i blodet er blevet stabiliseret.
Diabetisk sklerodermi opstår hos nogle personer med diabetes. Det viser sig ved stram, tyk voksagtig og skinnende hud på fingrene eller på den øverste del af ryggen, nakke- og skulderregion.
Sidstnævnte tilstand er sjælden og rammer især ældre overvægtige med type 2-diabetes.
Diabetisk sklerodermi på fingrene opstår i forskelligt omfang hos omkring en tredjedel af personer med type 1-diabetes.
Behandlingen består i at sørge for, at blodsukkeret bliver stabiliseret og kommer ned i et lavere niveau.
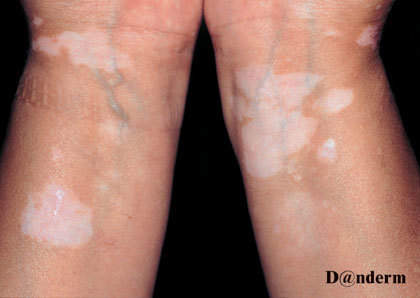
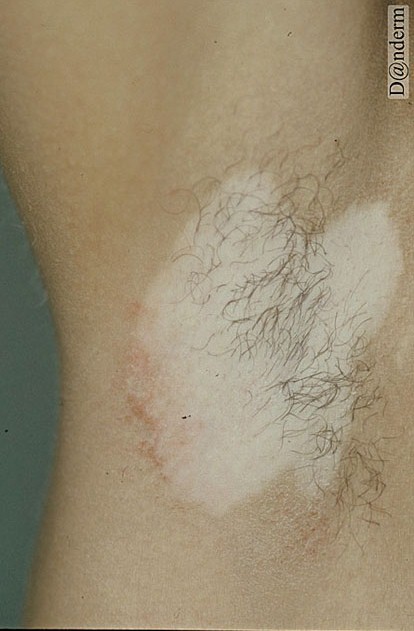
Vitiligo er karakteriseret ved, at hudområder, oftest ved kropsåbninger og på strækkesiderne af arme og ben, mister deres pigment. Det betyder at de fremstår helt lyse.
Tilstanden giver ingen andre fysiske symptomer. Uden behandling breder den sig ikke eller kun langsomt over flere år.
Vitiligo opstår hos knap 10 procent af alle med type 1-diabetes. Det er sjældent, at tilstanden opstår hos personer med type 2-diabetes.
Sygdommen optræder hyppigt sammen med andre autoimmune sygdomme end diabetes. Den kan dog også opstå hos personer uden anden autoimmun sygdom.
Soludsatte områder bør beskyttes, da huden er mere følsom.
Insulininfiltrater eller lipoatrofi efter injektion af insulin
Infiltrater (lipohypertrofi) og lipoatrofi kan begge opstå som komplikationer til insulinbehandling.
Infiltrater viser sig ved bløde knuder eller puder i underhuden der, hvor insulin injiceres flere gange. Det kan føre til nedsat følesans i de ramte områder, og optagelsen af insulin kan være meget ustabil i disse områder.
Lipoatrofi er fordybninger i huden, fordi det subkutane fedt forsvinder. Lipoatrofi opstår de steder, man injicerer insulin.
Læs mere om infiltrater og lipoatrofi og om god injektionsteknik
Forskning om emnet
Find selv flere videnskabelige oversigtsartikler om hudproblemer og type 2-diabetes.
Søgefunktionen NemPubMed gør det nemt at finde diabetesrelateret forskning i PubMed, verdens største database for videnskabelig litteratur om sundhed.
Søg i NemPubMed